Как попасть в реанимацию
Однажды я попал в реанимацию. Да дело-то было простое. Ну после крутой выпивки мне в 4 утра стало плохо. Сердце стало сбоить. Вызвали «Скорую». Приехала через пятнадцать минут. Сняли кардиограмму, прямо в моей постели.
Сказали:
— Вообще нормально, но есть некоторые пики.
Эти пики у меня есть с детства. Ну об этом я умолчал.
— И чего? В больницу хотите?
— Да,- сказал я, недолго подумав. Неплохо уже сделать общее обследование моего больного организма, обремененного прошлыми выступлениями на сцене, по жизни и не прекращающейся работе вот уже лет так тридцать.. Да и как иначе халявно попасть на обследование как не через «Скорую помощь».
Еще укольчик вколи, я начал входить в сомнамбулическое состояние. Я-то еще толком не протрезвел, а тут и еще укольчик. Погрузили на каталку прямо в квартире и повезли вниз к санитарной машине. И прямо в больницу. Только по дороге маску кислородную прикладывали периодически. Можно подумать я прямо тут у них помирал.
Привезли в больницу, и тут же в реанимацию. Жене отдали все вещи, включая исподнее белье и мобильник. Полностью голым поместили на койку. Я был отключен от жизни, доступа ко мне нет, только сказали жене, что можно принести бутылку воды, но вы его не увидите.
И вот я в общей реанимации. Шикарная койка с датчиками давления крови на предплечетье, контроля прозрачности крови на пальце и капельницы в основании кисти руки с расходом 1 миллитор в час гепарина.
А вот теперь рассказываю, что такое общая реанимация. Представте себе гиганский зал, метров так в пол футбольного поля, где расположены около 30 коек. Справа мужские, слева женские. У всех на теле датчики, но если вы думаете, что они как в фильмах пикают, то нет. Представте как эти сканеры пикали бы на весь зал у каждого. Они молчат, но если у кого-нибудь что-то случилось – вот тут они и заорут. Сам слышал пару раз.
Итак, возвращаясь к описанию этих врат в Чистилище. Огромный серый зал, в котором окна расположены очень высоко и их немного. Свет еле сочится, часов нет ни у кого. Сколько времени не знает никто. День или ночь, обед или полдник скоро или никогда не знает никто. Вот кашки принесли в постель, хорошо. Страшновато как-то быть нигде. Никаких общений. Ни друзей, родственников, ощущения времени и того нет. Только сам в себе. И этот жуткий серый свет сверху под сводом, и бубнежь коек рядом или поодаль.
Особенного меня напряг момент, когда понабилось сдать мочу на анализ. Дала медсестричка утку для поссать в нее. Долго я сидел, завернутый по плечи в простыню, на глазах у всех, с тщетной попытке, пристроив к члену мочесборник, выдавить из себя хоть пару миллитров ссак. Очень долго я сидел.
Сестричка сказала:
— Да это обычное дело. Надо хорошенько расслабиться.
Ладно, расслабился. Сделал немного.
Рядом мужик лежал. С дачи ехал, часа четыре, предифарктное состояние. Грудь у него болела. И рука левая немела. Сказали, что еще час и спасать было бы некого. Так вот этот мужик в течении 12 часов рассказывал про свою жизнь, про всю свою жизнь. Нет, местами было интересно. А что еще делать, лежа на коечном аппарате стоимостью 150 тыщь евро (врач поведал).
Пролежав где-то сутки, я понял, что писать лучше в сортир, да тут он рядом, буквально в десяти метрах от моей койки. Легко отсоединяю капельницу от электронного аппарата, про давление и прозрачность крови даже и говорю, просто вынимаю, и топаю голым, а хули, там все такие, в сортир типа сортир. Иголка болтается на руке, шланг от неё длинной полметра в руке держу, дело привычки.
В полночь с пятницы на субботу утром доставляют тех, кто в «белой горячке». Их кладут в коридоре, слишком орут они в своих глюках. А у нас тут тихо, спокойно, народ к смерти готовиться. Да нет, конечно. Не прямо уж так. Наступает понедельник, все симптомы (тахикардия, аритмия) по-возможности сняты, всех распределяют по отделениям на реабилитацию. Кого в кардиалогию, кого просто в терапию. Там уже было все совсем по-другому.
А вот об этом чуть позже.
Содержание
- Должны ли пускать в реанимацию родственников и близких – новый Закон 2018 года о допуске в реанимацию
- Приказ Минздрава 2018 года о допуске в реанимацию родственников, близких больного – все новости
- Кто считается родственником больного, которых могут пустить в реанимацию, и пустят ли близких друзей, других людей?
- Правила допуска родственников больного в реанимацию – чем они регулируются, кто принимает решение?
- Правила посещения, права и обязанности посетителей больного в реанимации
- Реальные причины отказа пустить родственников в реанимацию – что делать, если отказали в допуске без причин?
- Что делать, если ваш родственник попал в реанимацию
- Что происходит с человеком в отделении реанимации
- Почему в реанимацию не пускают родственников
- Что сделать, чтобы вас пустили в реанимацию
- Как понять, что все в порядке
- Как помочь
- Как вести себя в реанимации
- Как разговаривать с врачом
- Как не сойти с ума и поддержать близких
- Где искать информацию
- Чего ждать
- Можно ли отказаться от реанимации
- В каких случаях человека отправляют в реанимацию?
Должны ли пускать в реанимацию родственников и близких – новый Закон 2018 года о допуске в реанимацию
Допуск в реанимацию обычно запрещен. Но теперь все может измениться – есть новый Закон о допуске посетителей в реанимацию. Что надо знать? Что предпринять, если вас все же не пускают в реанимацию, и кого пускают безоговорочно?
Приказ Минздрава 2018 года о допуске в реанимацию родственников, близких больного – все новости
В марте СМИ сообщили о том, что запреты на посещение детей являются нарушением федерального закона № 323, а запрет на посещение взрослых — нарушением Конституции по части свободы перемещения.
Эта практика нарушает закон. И эта тема обсуждается давно, и на разных уровнях.
В итоге, Минздрав признал право родственников на посещение в реанимации. Те, кто всё-таки встретит запрет, имеет право оспорить отказ в суде.

Кто считается родственником больного, которых могут пустить в реанимацию, и пустят ли близких друзей, других людей?
Согласно нормам закона, мы видим, что везде речь идет о родственниках, членах семьи. А другим людям — скажем, друзьям, коллегам — нельзя посещать больного в реанимации?
И кто это – родственники, или члены семьи?
Родственники больного, которых могут пустить в реанимацию
С понятием родственников и членов семьи можно познакомиться в законодательстве, а это -Семейное, Гражданское, Уголовное, Налоговое, Трудовое (и т. д.) законодательство.
Правда, нигде не присутствуют четкое определение и списки, и на эту тему можно много рассуждать.
Но есть такой перечень, из которого можно судить, что родными считают:
- Супругов.
- Детей и родителей.
- Братьев и сестер.
- Бабушек и дедушек.
- Усыновителей и усыновленных.
А если у пациента есть близкие друзья?
Согласно правилам, такие посетители могут навестить пациента в реанимации, если их будут сопровождать близкие родственники (отец, мать, жена, муж, взрослые дети).
Правила допуска родственников больного в реанимацию – чем они регулируются, кто принимает решение?
Очень гуманно – разрешить посещать родственников, которые находятся в отделении реанимации.
Но медики – даже, имея существующий приказ Минздрава, который устанавливает правила пропуска в реанимационные отделения — растеряны. Ведь проблем добавляется.
Чем и кем регулируются правила допуска родственников больного в реанимацию?
Их определяют на локальном уровне медучреждения — т.е., речь идет о Правилах внутреннего распорядка.
Иными словами, четкое решение — пускать к больному родных, или не пускать — принимает руководитель медучреждения или ответственный медперсонал.
Что должен делать медперсонал?
- Выяснить, нет ли у посетителя противопоказаний типа простуды и др.
- Провести психологическую подготовку, ведь человек может испугаться, увидев изрезанное тело родного или кучу трубок, торчащих у него из шеи, и т.д.
- Познакомить посетителей с условиями и правилами посещения.
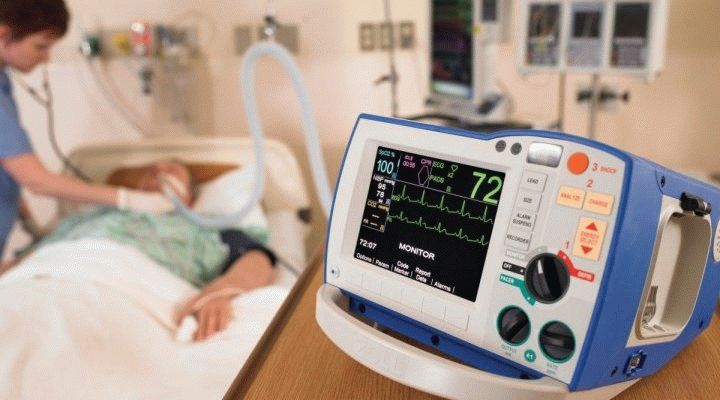
Правила посещения, права и обязанности посетителей больного в реанимации
Кроме оказания помощи медперсоналу в уходе за больным и поддержании чистоты, посетители отделений реанимации и интенсивной терапии должны соблюсти ряд условий.
- Они должны быть стопроцентно уверены в том, что здоровы на предмет острых инфекционных заболеваний (т.е. температура, диарея и т.д.). Это в интересах их родных!
- Перед тем как войти в отделение, надо оставить все лишнее, включая мобильные и другие устройства, верхнюю одежду сменить на халат, надеть бахилы, маску, шапочку и хорошо вымыть руки.
- Ни в коем случае нельзя идти в отделение реанимации в состоянии любого опьянения.
- Придя в реанимацию, посетителю нельзя шуметь, мешать медперсоналу оказывать помощь пациентам, не выполнять их указания и касаться чего бы то ни было, особенно медицинских приборов.
- В отделение нельзя брать детей младше 14 лет.
- В палате может находиться не более двух посетителей.
- Посещение запрещено, если в реанимации проводятся инвазивные манипyляции и сердечно-легочная реанимация.
Реальные причины отказа пустить родственников в реанимацию – что делать, если отказали в допуске без причин?
Итак, посещение реанимации родственниками разрешено законом. Есть правила посещения.
Между тем, к пациенту могут не пустить.
Почему не пускают в реанимацию, каковы причины, закономерны ли они?
Выслушаем одну сторону, которая видит закономерные трудности от посещений реанимационных больных:
- Это может быть очень важный аргумент в пользу больного, когда речь идет о жизни и смерти. Медикам в эти моменты важнее попытаться спасти человека. Есть определенная статься закона, определяющая, что приоритет интересов больного (речь и о допуске в реанимацию) врачи должны соблюдать, с учетом его состояния, соблюдения противоэпидемических правил и интересов других людей.
- Отделение реанимации – это не просто место, где во имя спасения пациентов осуществляются важнейшие и сложнейшие манипуляции, восстановление всех жизненно важных функций организма. Сложность в том, что они находятся в критическом состоянии. И одно неловкое движение посетителя, расстроенного увиденным, может привести к непредсказуемым последствиям. Ведь вы можете толкнуть инфузомат, задеть трубку дыхательного аппарата, упасть в обморок, наконец, и пр.
- В реанимации — а это не просто палата, а просторные залы — лежит обычно несколько человек. Кто знает, какой будет их реакция на гостей — по сути, посторонних людей. Это тоже надо учитывать.
- Есть риск заражения и тех, и других. Ведь мы не сдаем анализы, идя к родственнику в реанимацию. А мы, не зная об этом, можем быть носителями инфекции, способной убить ослабленного человека, и не одного.
Но к ним важно относиться не только с точки зрения нормативного регулирования, но и с позиции жизненно-моральных принципов, осознавая весь груз ответственности за посещение реанимации.
Что делать, если отказали в допуске без причин?
Не спешите биться в истериках. Выслушайте причины отказа.
- Требуйте соблюдения ваших прав и прав вашего родного, объясняя необходимость вашего присутствия рядом с ребенком, например, шансами на выздоровление и пр.
- Если вам отказали, попросите написать отказ в письменном виде с причинами нарушения норм законодательства.
- Наведайтесь к руководителю медучреждения с заявлением на его имя и указанием статей, которые врач нарушает.
- Если и тут не поможет, навестите в соответственные госорганы, к общественникам, в прокуратуру и др.
Загрузка.
Многих из нас что-то не устаивает во внешности. Одни просто расстраиваются по этому поводу, а другие – обращаются за помощью к пластической хирургии. Специалист в данной области с многолетним опытом работы, профессор, доктор медицинских наук Храпач Василий Васильевич рассказал о … Читать далее → →
Основная масса людей использует косметические средства с солнцезащитным эффектом. Однако далеко не все знают, как правильно применять и хранить указанный продукт. В данной статье представлена информация о том, как радоваться лучам солнца, не причиняя вреда здоровью.→
Что делать, если ваш родственник попал в реанимацию
По просьбе «Афиши Daily» медицинский журналист Дарья Саркисян выяснила, что происходит с пациентами в отделениях реанимации российских больниц, как близким людям наладить общение с врачами, помочь больному и не сойти с ума.
Что происходит с человеком в отделении реанимации
Человек, который находится в реанимации, может быть в сознании, а может быть в коме, в том числе медикаментозной. При тяжелых черепно-мозговых травмах и повышении внутричерепного давления пациенту обычно дают барбитураты (то есть вводят в состояние барбитуровой комы), чтобы мозг находил ресурсы для восстановления — на пребывание в сознании требуется слишком много энергии.
Обычно в отделении реанимации пациенты лежат без одежды. Если человек в состоянии встать, то ему могут дать рубашку. «В реанимации к пациентам подключены системы жизнеобеспечения и следящая аппаратура (различные мониторы), — объясняет заведующая отделением реанимации и интенсивной терапии Европейского медицинского центра Елена Алещенко. — Для лекарств в один из центральных кровеносных сосудов устанавливается катетер. Если больной не очень тяжелый, то катетер устанавливается в периферическую вену (например, в вену руки. — Прим. ред.). Если требуется искусственная вентиляция легких, то в трахею устанавливается трубка, которую присоединяют через систему шлангов к аппарату. Для кормления в желудок заводится тонкая трубочка — зонд. В мочевой пузырь вводится катетер для мочи и учета ее количества. Пациента могут привязать к кровати специальными мягкими вязками, чтобы он не удалил при возбуждении катетеры и датчики.
Тело обрабатывают жидкостью для профилактики пролежней ежедневно. Обрабатывают уши, моют волосы, стригут ногти — все как в нормальной жизни, за исключением того что гигиенические процедуры проделывает медицинский работник». Но если пациент в сознании, ему могут разрешить делать это самостоятельно.
Чтобы у пациентов не было пролежней, их регулярно поворачивают в постели. По стандарту это делается раз в два часа. По рекомендациям Минздрава, в государственных больницах на одну медсестру должно приходиться два пациента. Однако так не бывает практически никогда: обычно больных больше, а медсестер меньше. «Чаще всего медсестры перегружены, — рассказывает Ольга Германенко, директор благотворительного фонда «Семьи СМА» (спинальная мышечная атрофия), мама Алины, у которой диагностировано это заболевание. — Но даже если не перегружены, сестринских рук все равно всегда не хватает. И если кто-то из пациентов дестабилизируется, то он получит больше внимания за счет другого больного. Это значит, что другой позже будет повернут, позже накормлен и т. д.».
Почему в реанимацию не пускают родственников
«Нередко врачи говорят: вы нам создайте нормальные условия, постройте просторные помещения, тогда будем пускать, — говорит Карина Вартанова, директор фонда «Детский паллиатив». — Но если посмотреть на отделения, где допуск есть, оказывается, что это не такая принципиальная причина. Если существует решение руководства, то условия не имеют значения. Самая главная и тяжелая причина — это ментальные установки, стереотипы, традиции. Ни у врачей, ни у больных нет понимания того, что главные люди в больнице — это пациент и его окружение, поэтому все должно строиться вокруг них».
Все неудобные моменты, которые на самом деле могут мешать, снимаются четкой формулировкой правил. «Если пустить всех и сразу, конечно, это будет хаос, — говорит Денис Проценко. — Поэтому в любом случае нужно регламентировать. Мы в Первой градской заводим по очереди, подводим и параллельно рассказываем. Если родственник адекватный, мы оставляем его под контролем среднего медперсонала, идем за следующим. На третий-четвертый день ты прекрасно понимаешь, что это за человек, устанавливается контакт с ним. Уже тогда можно оставить их с пациентом, потому что ты им уже все объяснил про трубки и устройства подключения системы жизнеподдержания».
«За рубежом разговоры о допуске в реанимацию начались лет 60 назад, — говорит Карина Вартанова. — Так что не надо рассчитывать на то, что наше здравоохранение дружно воодушевится и завтра все сделает. Силовым решением, приказом можно многое испортить. Решения, которые принимаются в каждой больнице о том, пускать или не пускать, как правило, являются отражением установок руководства. Закон есть. Но то, что его массово не исполняют — это показатель того, что и отдельные врачи, и система в целом еще не готовы».
Почему присутствие родственников 24 часа в сутки невозможно даже в самых демократичных реанимациях? С утра в отделении активно проводят различные манипуляции, гигиенические процедуры. В это время присутствие постороннего человека крайне нежелательно. При обходе и при передаче смены родственники также не должны присутствовать: это как минимум нарушит медицинскую тайну. При реанимационных мероприятиях родственников просят выйти в любой стране мира.
Реаниматолог одной из университетских клиник США, пожелавший не называть своего имени, говорит, что у них пациент остается без посетителей только в редких случаях: «В исключительных случаях ограничивается доступ кого бы то ни было к больному — например, если есть опасность для жизни пациента от посетителей (обычно это ситуации криминального характера), если пациент — заключенный, и штат запрещает посещение (для тяжелобольных часто делается исключение по ходатайству врача или медсестры), если у пациента подозрение/подтвержденный диагноз особо опасного инфекционного заболевания (вирус Эбола, например) и, конечно, если пациент сам просит, чтобы к нему никого не пускали».
Детей во взрослую реанимацию стараются не пускать ни у нас, ни за рубежом.
Что сделать, чтобы вас пустили в реанимацию
«Самый первый шаг — спросите, можно ли пройти в реанимацию, — говорит Ольга Германенко. — Многие на самом деле просто не спрашивают. Скорее всего, у них сидит в голове, что в реанимацию нельзя». Если вы спросили, а врач говорит, что нельзя, что отделение закрытое, то скандалить точно не стоит. «Конфликт всегда бесполезен, — объясняет Карина Вартанова. — Если сразу начинать топать ногами и кричать, что я вас тут всех сгною, буду жаловаться, результата не будет». И деньги проблему не решают. «Сколько мы ни опрашивали родственников, деньги совершенно не меняют ситуацию, — говорит Карина Вартанова.
«На тему допуска нет смысла разговаривать с медсестрами или дежурным врачом. Если лечащий врач занимает позицию ‚не положено‘, надо вести себя спокойно и уверенно, пытаться договориться, — говорит Ольга Германенко. — Не надо грозить обращением в Минздрав. Ты спокойно объясняешь свою позицию: ‚Ребенку будет проще, если я буду рядом. Я буду помогать. Меня не испугают трубки. Вы рассказали, что с ребенком, — я примерно представляю, что увижу. Я знаю, что ситуация тяжелая‘. Врач не будет думать, что это бешеная мама в истерике, которая может повыдергивать трубки и орать на медсестер».
Если вам отказывают на этом уровне, куда идти дальше? «Если отделение закрыто для родственников, общение с заведующим ничего не даст, — говорит Денис Проценко. — Поэтому надо идти к заместителю главного врача по лечебной работе. Если он не дает возможность посетить, то идти к главному врачу. По сути, на этом все и заканчивается». Ольга Германенко дополняет: «У главврача надо просить письменное объяснение причин, почему не пускают, и уже с этим объяснением отправляться в местные органы здравоохранения, страховые компании, прокуратуру, надзорные органы — куда угодно. Но вы представьте себе, сколько это займет времени. Это бюрократия».
Однако Лида Мониава, если так можно выразиться, обнадеживает: «Когда ребенок лежит долго, маму уже начинают пускать. Почти во всех реанимациях через пару недель после госпитализации начинают пускать, постепенно увеличивая продолжительность посещения».
Директор Департамента общественного здоровья и коммуникаций Минздрава Олег Салагай предлагает обращаться в свою страховую, которая, по идее, и отвечает за качество оказания медицинской помощи и соблюдение прав пациента. Однако, как выяснилось, у компаний нет опыта решения подобных ситуаций. Более того, далеко не все готовы поддерживать родственников («Реанимация создана не для свиданий, здесь ведут борьбу за человеческую жизнь, пока остается хоть какая-то надежда. И никто не должен отвлекать от этой борьбы ни медиков, ни пациентов, которым необходимо мобилизовать все свои силы для того, чтобы выжить», — сказали корреспонденту «Афиши Daily» в одной из страховых компаний). Ответы некоторых компаний полны замешательства из-за якобы противоречивого законодательства, но тем не менее кто-то готов «оперативно реагировать».
Когда есть объективные причины не пускать родственника в ОРИТ? Если вы откровенно болеете и можете заразить окружающих, если вы находитесь в состоянии алкогольного или наркотического опьянения — в этих случаях вас справедливо не пустят в отделение, как ни старайтесь.
«Если в больнице карантин, то никакая справка не поможет пройти в отделение», — объясняет Денис Проценко.
Как понять, что все в порядке
«Если вас не пускают в реанимацию, вы никак не узнаете, все ли делают для вашего родственника, — говорит Ольга Германенко. — Врач может просто давать мало информации, но на самом деле выполнять все, что нужно. А кто-то, наоборот, будет расписывать мельчайшие детали лечения вашего родственника — что сделали, что собираются сделать, но по факту пациент будет недополучать лечение. Наверное, можно попросить выписной эпикриз. Но просто так его не дадут — нужно сказать, что ты хочешь его показать конкретному врачу».
Принято считать, что допуск родственников в реанимацию осложнит жизнь персоналу. Однако в действительности это уменьшает количество конфликтов как раз на почве качества медицинской помощи. «Конечно, родительское присутствие — это дополнительный контроль качества, — говорит Карина Вартанова. — Если взять ситуацию, когда у ребенка не было шансов выжить (например, он упал с 12-го этажа), родителей не пускали, и он умер, то, конечно, они будут думать, что врачи что-то недоделали, недосмотрели. Если бы их пустили, таких мыслей бы не было, они бы еще благодарили докторов за то, что те боролись до конца».
«Если вы подозреваете, что вашего родственника лечат плохо, приглашайте консультанта, — предлагает Денис Проценко. — Для уважающего себя, уверенного в себе врача второе мнение — это абсолютно нормально».
«При редких болезнях только узкие специалисты знают, что какие-то препараты нельзя назначать, какие-то можно, но нужно контролировать такие-то показатели, поэтому иногда в консультантах на самом деле нуждаются сами реаниматологи, — объясняет Ольга Германенко. — Правда, к выбору специалиста нужно подходить внимательно, чтобы он не разговаривал свысока с местными врачами и не стал вас запугивать: ‚Вас здесь угробят. Тут такие неумехи‘.
‚Когда вы говорите лечащему врачу, что хотите получить второе мнение, зачастую это звучит примерно так: вы лечите неправильно, мы видим, что состояние ухудшается, поэтому мы хотим привести консультанта, который научит вас правильно лечить, — говорит психиатр, руководитель Клиники психиатрии и психотерапии Европейского медицинского центра Наталья Ривкина. — Лучше доносить такую мысль: для нас очень важно понимать все-все возможности, которые есть. Мы готовы использовать все наши ресурсы для того, чтобы помочь. Мы хотели бы вас попросить получить второе мнение. Мы знаем, что вы наш основной врач, у нас нет плана уходить в другое место. Но нам важно понимать, что мы делаем все, что необходимо. У нас есть идея, к кому мы хотели бы обратиться. Может быть, у вас есть другие предложения. Вот такой разговор может быть более комфортным для врача. Надо просто порепетировать, записать формулировки. Не нужно идти со страхом, что вы нарушаете какие-то правила. Получить второе мнение — это ваше право‘.
Как помочь
«Врачам запрещено говорить, что у них нет каких-то препаратов, расходников, — объясняет заместитель директора детского хосписа «Дом с маяком» Лида Мониава. — И они из страха могут убеждать вас, что у них все есть, хотя на самом деле это будет не так. Если врач озвучивает потребности, спасибо ему большое. Родственники не обязаны все привозить, но спасибо тем докторам, которые не боятся говорить». Проблема в том, что считается: если в больнице чего-то нет, значит руководство не умеет распределять ресурсы. А родственники не всегда понимают, в каком положении находится врач, поэтому могут пожаловаться в депздрав или минздрав: «Медицина у нас бесплатная, а меня заставляют покупать лекарства, верните деньги, вот чеки». Опасаясь таких последствий, сотрудники ОРИТ могут даже на свои деньги покупать хорошие препараты и расходные материалы. Поэтому постарайтесь убедить врача в том, что вы готовы приобретать все необходимое, и никаких претензий у вас по этому поводу нет.
Спинальный хирург Алексей Кащеев предлагает также узнать у лечащего врача, будет ли полезно при текущем состоянии больного нанять индивидуальную сиделку.
Как вести себя в реанимации
Если вас пускают в реанимацию, важно помнить, что есть правила (в письменном виде или проговоренные врачом), и они созданы для того, чтобы врачи могли выполнять свою работу.
Даже в тех реанимациях, куда можно приходить хоть в верхней одежде, есть правило: обработать руки антисептиком перед посещением пациента. В других больницах (в том числе на Западе) могут попросить надеть бахилы, халат, не носить шерстяную одежду и не ходить с распущенными волосами. К слову, помните, что посещая отделение реанимации, вы подвергаете себя определенным рискам. В первую очередь риску инфицирования местными бактериями, устойчивыми ко многим антибиотикам.
Если у вас начнется истерика, вы упадете в обморок или вас начнет тошнить, вы оттянете на себя внимание сотрудников отделения реанимации, что потенциально опасно. Есть и другие тонкие моменты, о которых говорит Денис Проценко: «Я знаю случаи, когда парень приходил к своей девушке, видел ее обезображенное лицо и больше не возвращался. Бывало и наоборот: девушки не справлялись с таким зрелищем. По моему опыту, нередко родственники, которые вызываются помогать, быстро исчезают. Вот представьте: вы поворачиваете своего мужа на бок, а у него отходят газы или происходит дефекация. У пациентов случается рвота, непроизвольное мочеиспускание — вы точно будете на это нормально реагировать?»
«Обычно самыми трудными бывают первые посещения отделения родственниками», — говорит Елена Алещенко. «Подготовиться и не рыдать очень сложно, — считает Карина Вартанова. — Кому-то помогает глубоко подышать, кто-то лучше в сторонке поплачет, с кем-то надо поговорить, кого-то не стоит даже трогать. Быть спокойным в отделении реанимации можно научиться, если помнить, что от вашего спокойствия во многом зависит состояние пациента». В некоторых больницах работают клинические психологи, которые помогают справиться с эмоциями.
Это, скорее всего, будет опасно для жизни вашего близкого.
«Мама может поменять памперс, перевернуть, помыть, сделать массаж, — все это особенно необходимо тяжелым детям, — говорит Ольга Германенко. — Понятно, что медсестры при нынешней нагрузке не могут все это делать в том объеме, который нужен».
«У нас посещать можно в любое время, можно находиться с больным 24 часа подряд, — рассказывает Елена Алещенко. Другое дело, нужно ли это. Люди потом сами понимают, что это ни к чему, что они делают это больше для себя. Когда человек в реанимации, он болен, ему надо в том числе отдыхать». Ольга Германенко подтверждает эту мысль: «Спать в отделении реанимации особого смысла нет. На самом деле больше четырех часов подряд никто не просидит (если, конечно, речь не об умирающем ребенке). В конце концов, у всех есть свои дела». Сутки в реанимации — это тяжело не только физически, но и морально: «Что будет с родственником после 24 часов пребывания в отделении реанимации? — говорит Денис Проценко. — Мимо него несколько раз вывезут трупы, он станет свидетелем сердечно-легочной реанимации, внезапно развившегося психоза у другого больного. Я не уверен, что родственник это спокойно переживет».
«В одной из реанимаций, где я оказалась с дочкой, дети лежали в боксах на двоих, — рассказывает Ольга Германенко. — То есть если придет медсестра, а там еще двое родителей, то не развернуться. А ее присутствие может понадобиться в любой момент. Поэтому мы договаривались приходить в разное время. И дети были всегда под присмотром».
«Когда человек приходит в сознание, первый вопрос, который мы ему задаем: хотите ли вы видеть родственников? Бывают ситуации, когда ответ «нет», — рассказывает Денис Проценко. «Во многих клиниках мира есть такие программы естественного умирания, когда с пациентом и его семьей обсуждается, как он будет умирать, — говорит Наталья Ривкина. — Это происходит за месяц-полтора до его умирания. Задача состоит в том, чтобы человек умирал с достоинством и так, как ему хотелось бы. Есть родители, которые не хотят, чтобы дети видели процесс умирания. Есть жены, которые не хотят, чтобы мужья видели процесс умирания. Возможно, они будут выглядеть некрасиво. Есть те, кто хочет быть в момент умирания с близкими. Мы должны ко всем этим решениям относиться с уважением. Если человек хочет осуществить переход сам, это не значит, что он не хочет видеть близких. Это значит, что он хочет вас защитить. Вы не должны навязывать ему свой выбор».
«Говорите со своим ребенком как можно тише, не включайте громкую музыку, не пользуйтесь мобильным телефоном в отделении. Если ваш ребенок в сознании, то он может смотреть мультфильмы или слушать музыку с помощью планшета и наушников, чтобы не мешать окружающим. Не пользуйтесь сильно пахнущим парфюмом», — пишет Надежда Пащенко в брошюре, изданной фондом «Детский паллиатив», «Вместе с мамой».
«Работа сотрудников ОРИТ — достаточно тяжелая, очень интенсивная, расходная по энергетике, — пишет в той же брошюре Юлия Логунова. — Это надо понимать. И ни в коем случае нельзя с кем-то конфликтовать, даже если вы видите негативный настрой, лучше промолчите, лучше взять паузу в общении с этим человеком. А если разговор переходит на повышенные тона, всегда срабатывает такая фраза: а я думала, что у нас с вами одна цель — спасти моего ребенка, помочь ему, так давайте вместе действовать. У меня не было ни одного случая, когда бы она не срабатывала и не переводила разговор в другую плоскость».
Как разговаривать с врачом
Во-первых, желательно разговаривать с лечащим врачом, а не с дежурным, который меняется каждый день. У него точно будет больше информации. Именно поэтому в тех реанимациях, в которых время посещения и общения с врачом ограничено, оно приходится на неудобные часы — с 14.00 до 16.00: в 15.45 заканчивается смена лечащего врача, а до 14.00 он, скорее всего, будет занят пациентами. Обсуждать лечение и прогноз с медсестрами не стоит. «Медсестры выполняют назначения врача, — пишет Надежда Пащенко в брошюре «Вместе с мамой». — Спрашивать у них о том, что именно дают вашему ребенку, бессмысленно, так как медсестра не может без разрешения врача что-либо говорить о состоянии ребенка и сути врачебных назначений».
За границей и в платных медицинских центрах вы сможете получить информацию по телефону: при оформлении бумаг вы утвердите для этого кодовое слово. В государственных больницах в редких случаях врачи могут давать свой мобильный.
«В ситуации, когда кто-то из близких в реанимации, особенно когда это связанно с внезапно развившемся заболеванием, родственники могут находиться в состоянии острой реакции на стресс. В этих состояниях люди
испытывают растерянность, сложности с концентрацией внимания, забывчивость — им трудно собраться, задать нужный вопрос, — объясняет Наталья Ривкина. — Но у врачей может просто физически не быть времени строить диалог с родственниками, у которых есть такие сложности. Я рекомендую членам семьи записывать вопросы в течение дня и таким образом готовиться к встрече с врачом.
Если вы спрашиваете «Как он/она?», доктор может давать два варианта ответа: «Все хорошо» или «Все плохо». Это непродуктивно. Поэтому нужно формулировать более четкие вопросы: каково состояние пациента на этот момент, какие симптомы у него есть, какие планы в отношении лечения. К сожалению, в России до сих пор существует патерналистский подход в общении с пациентом и родственниками. Считается, что им не обязательно обладать информацией о лечении. «Вы не врач», «Вы все равно ничего не поймете». Родственники всегда должны знать, что по закону их должны информировать о проводимом лечении. Они имеют право на этом настаивать.
Врачи очень нервно реагируют, когда приходят испуганные родственники и говорят: «Что вы делаете? Мы прочитали в интернете, что это лекарство убивает». Лучше этот вопрос задать так: «Скажите, пожалуйста, какие побочные эффекты от этого лекарства вы встречали?» Если врач не хочет отвечать на этот вопрос, спросите: «А что вы думаете по поводу этого побочного эффекта?» Таким образом вы не нападаете и не критикуете. Любая критика вызывает у людей сопротивление.
Частый вопрос в реанимации, особенно если речь идет об онкологических больных: «Это все?» или «Сколько ему/ей осталось жить?» Это вопрос, который не имеет ответа. Правильно обученный врач ответит на него. Врач, у которого нет времени, скажет: «Один Бог знает». Поэтому я всегда учу родственников задавать этот вопрос таким образом: «Какой самый плохой и лучший прогноз?» или «Какая минимальная и максимальная длительность жизни может быть по статистике таких состояний?».
Как не сойти с ума и поддержать близких
«Когда интересуешься состоянием родителей больного ребенка, они зачастую говорят: «Сейчас речь вообще не о нас». Но если вы не будете о себе заботиться, то у вас не будет сил заботиться о своем ребенке, — говорит Наталья Ривкина, — У меня были пациентки, у которых развивались настоящие посттравматические расстройства — с флешбэками, навязчивыми воспоминаниями, депрессией. Достаточно часто я назначаю лекарственную терапию. Это могут быть мягкие противотревожные препараты. Если подавленность, апатия, нарушения сна, тревога длятся больше двух недель, мы можем назначить и антидепрессанты.
Иногда я настаиваю на том, чтобы люди уехали и отдохнули. Как бы это ни было дико и цинично. Если очевидно, что они сейчас ничего не могут сделать для пациента, их сто процентов не пустят, они не могут принимать никакие решения, повлиять на процесс, то можно отвлечься. Многие люди уверены, что в этот момент они должны горевать. Выйти попить чай с друзьями в кафе — это нарушить всю логику мироздания. Они настолько фиксированы на горе, что отвергают какие-либо ресурсы, которые могли бы поддерживать. Когда речь идет о ребенке, любая мать скажет: «Как я могу себе это позволить?» или «Я буду там сидеть и думать про ребенка». Сидите и думайте. Вы хотя бы это будете делать в кафе, а не в коридоре реанимации.
Очень часто в ситуациях, когда кто-то из родственников в реанимации, люди замыкаются и перестают делиться переживаниями. Они так стараются защитить друг друга, что в какой-то момент друг друга просто теряют. Люди должны говорить открыто. Это очень важный задел на будущее. Особая категория — это дети. К сожалению, очень часто от детей скрывают, что кто-то из родителей находится в реанимации. Такая ситуация очень плохо отражается на их будущем. Доказанный факт: чем позже дети узнают правду, тем выше риск тяжелых постстрессовых расстройств. Если мы хотим защитить ребенка, мы должны говорить с ним. Это должны делать близкие, а не психолог. Но лучше, чтобы они сначала получили профессиональную поддержку. Сообщать нужно в комфортной обстановке. Надо понимать, что дети 4–6 лет гораздо более адекватно относятся к вопросам смерти и умирания, чем взрослые люди. У них в это время есть достаточно четкая философия в отношении того, что такое смерть и умирание. Позднее на это накладывается много разных стигм и мифов, и мы уже по-другому начинаем к этому относиться. Есть еще проблема: взрослые стараются свои эмоции не показывать, а дети чувствуют и переживают этот опыт как отвержение.
Еще важно понимать, что у разных членов семьи разные варианты адаптации к стрессу и разная потребность в поддержке. Мы реагируем так, как мы реагируем. Это очень индивидуальная вещь. Нет одной правильной реакции на такое событие. Есть люди, которым нужно, чтобы их гладили по голове, а есть люди, которые собираются и говорят: «Все будет хорошо». А теперь представьте, что это муж и жена. Жена понимает, что происходит катастрофа, а муж уверен, что нужно сжать зубы и не плакать. В результате, когда жена начинает плакать, он говорит: «Кончай рыдать». И она уверена, что он бездушный. Мы часто видим в семье конфликты, связанные с этим. Женщина в таком случае замыкается, а мужчине кажется, что она просто не хочет бороться. Или наоборот. И очень важно объяснить членам семьи, что всем нужна разная поддержка в такой ситуации, и поощрить их, чтобы они друг другу давали ту поддержку, которая нужна каждому.
Когда люди не позволяют себе плакать и как бы сжимают эмоции, это называется диссоциацией. Мне многие родственники такое описывали: в реанимации они как бы видят себя со стороны, и их ужасает то, что они не испытывают никаких эмоций — ни любви, ни страха, ни нежности. Они, как роботы, делают то, что нужно. И их это пугает. Важно им объяснить, что это абсолютно нормальная реакция. Но нужно помнить, что у этих людей выше риск отсроченных реакций. Ждите, что через 3–4 недели у вас нарушится сон, будут приступы тревоги, может, даже паника».
Где искать информацию
«Я всегда очень советую родственникам и пациентам заходить на официальные сайты клиник, — говорит Наталья Ривкина. — Но если вы говорите по-английски, вам гораздо проще. Например, на сайте Mayo Clinic по всем направлениям есть большие тексты. На русском языке таких текстов очень мало. Я прошу родственников не заходить на русскоязычные форумы пациентов. Иногда там можно получить дезориентирующую информацию, которая не всегда имеет отношение к реальности».
Основную информацию на английском о том, что происходит в отделении реанимации, можно найти здесь: nlm.nih.gov, kidshealth.org, aacn.org
Чего ждать
«В течение нескольких дней после того, как пациент попал в реанимацию, врач скажет, как долго ориентировочно человек пробудет в ОРИТ», — говорит Денис Проценко.
После реанимации, как только отпадет необходимость в интенсивном наблюдении и пациент сможет самостоятельно дышать, его, скорее всего, переведут в обычное отделение. Если точно известно, что человек пожизненно нуждается в искусственной вентиляции легких (ИВЛ), но в целом помощи реаниматологов он не требует, его могут выписать домой с аппаратом ИВЛ. Купить его получится только за свой счет или за счет благотворителей (у государства денег нет).
По-хорошему, еще в реанимации с пациентом должен работать как минимум физический терапевт (не путать с физиотерапевтами, которые занимаются магнитотерапией, прогреваниями, лечением лазерами и проч.) и эрготерапевт (специалист, помогающий поддержать самостоятельность пациента в обычной жизни). После лечения в отделении реанимации определенно потребуется грамотная реабилитация.
Можно ли отказаться от реанимации
Вопрос трудный, потому что законодательство довольно противоречиво. «У нас в законе не описана процедура отказа именно от реанимации, — говорит Денис Проценко. — Для врача это сложное решение. Внутри Федерального закона № 323 «Об основах охраны здоровья граждан» есть конфликт. С одной стороны, все, что мы делаем, мы должны делать с согласия человека. С другой — у нас есть наказание за неоказание медпомощи, у нас запрещена эвтаназия».
В цивилизованных странах у каждого человека с тяжелым неизлечимым заболеванием есть индивидуальный план, где прописано, что и в каких случаях можно делать, а что нельзя. Например, там указано, хотел ли он, чтобы врачи использовали аппарат искусственной вентиляции легких или нет. За отклонение от этого плана на врачей могут подать в суд. В России, даже если вы составите такой документ с нотариусом, юридической силы он иметь не будет. «Поэтому, если родители не хотят, чтобы ребенок оказался в реанимации, они не вызывают скорую, — говорит Лида Мониава. — Но психологически это очень тяжело, потому что без медикаментозной поддержки дети сильно страдают. И ты должен стоять и смотреть, как твой ребенок задыхается, синеет, это невыносимо».
За рубежом, если у человека нет плана для умирания, то решения принимают родственники. Проблема в том, что они не всегда представляют, что последует за их словами «делайте все возможное». Это может лишь продлить мучения больного, но при этом успокоить совесть родных. Поэтому сейчас врачи призывают задуматься о минимальных вмешательствах.
В каких случаях человека отправляют в реанимацию?
Считаю, что в реанимацию попадают только те люди — которым угрожает смерть или которые присмерти. В такое место попадают с совершенно разными диагнозами и это может быть и авария, и пожар, и потоп или просто у человека случился инсульт или инфаркт.
В таком медицинском учреждении борются за жизнь каждого человека, так как это пожалуй предпоследнее место куда попадает живой человек, после него только патологоанатом и морг.
Никому и никогда не желаю попасть в такое место как реанимация, поэтому будьте предельно осторожны во всех сферах своей деятельности и во всех жизненных ситуациях и тогда всё будет хорошо.
Реанимация,вернее отделение реанимации и интенсивной терапии-это отделение больницы,куда доставляют больных в тяжелом крайне тяжелом состоянии,например-в коме,без сознания,в состоянии агонии и клинической смерти.
В отличии от остальных отделений больниц-в реанимациях работают врачи анестезиологи-ревмат ологи,круглосуточно и круглонедельно стараясь вместе с аппаратами и персоналом оживить всех своих пациентов и спасти их от смерти.
Как правило,реанимация-э то не то отделение,куда приходят пациенты за медпомощью.Ведь там не бывает никаких плановых госпитализаций.Туда обычно привозят пациентов на скорой,либо переводят с других отделений больницы.А иногда-и с других больниц не имеющих реанимационных отделений.
В реанимации обычно попадают люди с различными ситуациями:серьезные опасные для жизни травмы в ДТП и не только,серьезные и опасные для жизни ожоги и отморожения,отравлен ия,инфекционные заболевания,утоплени е,электротравма и поражение молнией,инсульты и инфаркты,и многое-многое другое.
По сути,врач анестезиолог-реанима толог может лечить все болезни компитентные для всех врачей всех специальностей-но только в тех случаях где тяжелое состояние человека.Именно поэтому-в реанимацию могут перевести человека из любых отделений больницы:хоть из травматологии,хоть из терапии,хоть из неврологи,и так далее. И таким образом в реанимацию никогда не положат человека без необходимости.
Быть реаниматологом-анест езиологом-эта работа очень трудная и ответственная,она не для слабонервных.
Статья написана по материалам сайтов: www.operabelno.ru, daily.afisha.ru, www.bolshoyvopros.ru.
»





